 TEL
TEL 救急医療
救急医療

てんかん外来
お知らせ
休診・代診情報
| 場所 | 日付 | 曜日 | 種 別 | 担当 | 備考 | |
|---|---|---|---|---|---|---|
| 休診・代診情報はありません。 | ||||||
概要
患者さんへメッセージ
当院では「てんかんセンター」を設置し、より専門的で高度な医療を提供していきます。
てんかん医療全般にわたる診断・治療・支援に関して、患者さんの病状及び生活の質の改善を目指して活動を行っています。
診察予約の方法
てんかん外来初診 毎週金曜日PM 予約制
紹介元医療機関からの場合
1 お申し込み
鈴鹿回生病院附属クリニック TEL 059-375-1155
てんかん外来予約希望とお伝えください。脳神経外科・てんかん外来受付へおつなぎいたします。
2 外来予約日の決定 (予約制 金曜PM)
予約枠に制限があり、ご希望に添えない場合がございますので予めご了承ください。
3 問診票をダウンロードいただき、患者様にお渡しください。
患者様に問診票を受診日までに記入いただき、受診日に持参いただくようお伝えください。
4 診療情報提供書のFAX
事前に診療情報提供書を地域医療連携室までFAXをお願いいたします。
患者様ご自身からの場合
1 お申し込み
鈴鹿回生病院附属クリニック TEL 059-375-1155
てんかん外来予約希望とお伝えください。脳神経外科・てんかん外来受付へおつなぎいたします。
2 外来予約日の決定 (予約制 金曜PM)
予約枠に制限があり、ご希望に添えない場合がございますので予めご了承ください。
3 問診票をダウンロードいただき、受診日までにご記入をお願いいたします。記入した問診票は受診日にご持参ください。
ダウンロードが難しい場合は、郵送いたしますので申し込み時にお伝えください。
問診票のダウンロード
下記より問診票がダウンロードできますのでご利用ください。
てんかん外来 問診票
患者様に受診当日ご持参いただきたいもの
・診療情報提供書(紹介状)、画像などのデータ
・お薬手帳
・記入していただいた問診票
診療内容
てんかんとは?
慢性的に「てんかん発作」を繰り返す脳の疾患です。てんかん発作とは脳神経細胞の過剰な電気活動によって身体・精神に影響をもたらす症状です。患者数は人口1000人あたり8〜10人程度で、日本にはおよそ100万人の患者さんがいると推定されており、頻度の高い神経疾患です。発症は小児期と高齢期に多いですが、どの年代にも発症する可能性があります。近年では65歳以上の高齢者に発症率の上昇が認められています。
原因は?
てんかんの原因は、先天性のものから後天性のものまで様々です。原因がわからない場合も少なくありませんが、次のように大きく2つに分けられます。
特発性
様々な検査をしても明らかな異常が見つからない、先行するあるいは原因となる疾病がないもの。年齢依存的であることが多く、遺伝などの素因による影響が大きいと考えられています。
症候性
脳の構造的異常(後天的なものも含む)や感染・免疫・代謝性疾患によるもの。
主な原因は以下のものとなります。
・頭部外傷 ・脳卒中 ・脳腫瘍 ・中枢神経感染症
・変性疾患、認知機能障害 ・大脳皮質形成異常
てんかんの診断
発作に関する詳細な情報をつかむことが、正確な診断のためには不可欠です。そのため問診が大変重要となります。患者さんご自身だけではなく、ご家族など発作の目撃者からの情報も必要となります。言葉で伝えることが難しい場合には動画撮影による情報も有用で、大変役に立ちます。
突然意識を失う症状はてんかん発作だけに限ったことではありません。その他の疾患ときっちりと鑑別することも重要です。
てんかん発作の症状
問診で詳しくお尋ねする部分です。発作症状は患者さんそれぞれで異なりますが、個々の患者さんの中では一定の症状・パターンが存在するはずです。1種類だけでなく、数種類の発作パターンを持つこともあります。どの様に始まって、どの様に終わるか。体に力が入ってガクガクするもの、動作が止まってボーッとしているだけのもの、1分くらいの間だけ急に反応が悪くなりその間の記憶がないもの、その他に自律神経症状や精神症状など、とても多彩です。発作の頻度も様々で、毎日起こる人もいれば、年に1回程度の人もいます。できるだけ多くの情報を得ることが、正確な診断の助けとなります。
どんな検査を行うの?
診断のために問診はとても大切ですが、それを補う検査も必要です。
主に行われる検査は以下のものになります。
・脳波 大脳から発生する電気活動を記録します。
・MRI 脳の構造を調べます
・血液検査 抗てんかん薬の血中濃度や薬による臓器への影響などを調べます。
てんかんセンターで行う検査の特色として「長時間ビデオ脳波モニタリング」があります。これについては以下で別に説明します。
『長時間ビデオ脳波モニタリング』とは
薬物治療でてんかん発作が抑制されない場合には、改めて診断・治療を見直すことが重要です。「症状が本当にてんかん性のものなのか」「薬物治療で発作がおさまらない場合、薬の選択は正しいのか」「難治性のてんかんに対して、手術で改善する可能性はあるのか」このような場合に、入院してビデオ脳波検査を行います。
長時間ビデオ脳波モニタリングでは外来脳波検査と異なり、てんかん発作を観察することが主な目的となります。そのため、24時間体制で1~5日間連続して脳波とビデオの同時記録を行います。この検査は外来での検査とは違い安静にしている必要はありません。頭に脳波電極を接続して電極が外れないよう頭を包帯やネットで巻いたままとなりますが、個室で普段通りに生活をして頂きます。検査中は基本的に部屋にこもりきりとなりますが、テレビを観る、ゲームをする、本を読むなど、ベッド上では自由に過ごしていただけます。検査中は自然に発作が起こるのを待つこととなりますが出来るだけ発作を観察しやすくするために、普段内服しているお薬の量を減量・中止したり、寝不足の状態にして体にストレスを加えたりする場合があります。発作が起きた際には医師・看護師が即座に駆けつけ、迅速に対応することが出来ます。
得られた脳波記録からは、てんかん発作が脳のどこから始まりどのように脳をひろがっていくのか、どのくらいの時間続いたのかを知ることが出来ます。ビデオ撮影からは、発作の始まりがどんな症状で、発作波が脳をひろがるにつれてどのように症状が変化していくのかを観察することが出来ます。このような情報はてんかんを正しく診断するために非常に重要であり、より正しい治療へと繋がります。てんかん発作の中には普段なかなか気づきにくいものもあるため、この検査ではっきりと確認することが出来たり、また逆にこれまでてんかん発作であると思っていた症状が実はてんかん発作ではなかったと判明することも少なくありません。
この検査で発作焦点を突きとめることが出来た場合には、外科治療の可能性がでてきます。他の検査結果と合わせて検討したうえで手術適応と判断された場合には、手術を行うことで薬物治療よりも高い発作抑制率を期待することが出来ます。
このように長時間ビデオ脳波モニタリングはてんかんに関して困っている方には非常に役立つ検査であり、治療に行き詰っている方にとっては新たな突破口となる可能性を秘めています。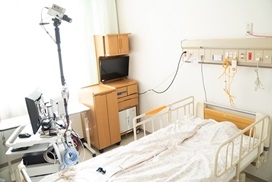
てんかんの治療
薬物療法
治療の基本は抗てんかん薬による薬物療法です。診断に基づき、適切な抗てんかん薬を選択します。単剤での治療が原則となりますが、発作が抑制できない場合には2剤以上の抗てんかん薬を併用投与する場合もあります。
薬物療法でてんかん発作が抑制される割合は、約7割と言われています。
外科治療
適切な抗てんかん薬を2剤以上使用しても一定期間(1年以上)発作が抑制できない場合が約3割存在し、薬剤抵抗性てんかんと診断されます。生活に支障がある発作が残存する場合には外科治療を行うことが推奨されます。小児の場合では反復するてんかん発作が精神運動発達に影響を及ぼすため、知的発達症や退行を防ぐためにより早期の外科的介入が求められます。
すべての患者さんに手術が可能なわけではなく、まずは手術適応があるのか見極めるために術前評価を行うことが必要です。
検査方法としては入院での長時間ビデオ脳波モニタリングを中心とし、MRI、核医学検査、神経心理検査など、多角的に検討を重ねて判断を行います。この結果をもとに手術方法を選択します。
術式については以下の様になります。
選択的扁桃体海馬切除術 前部側頭葉切除術
海馬硬化症による内側側頭葉てんかんが主な対象となります。この場合には、手術によって約80%と高い確率で発作消失が見込めるため、手術が強くすすめられます。
新皮質てんかんに対する手術
海馬以外の新皮質領域に発生するてんかんを新皮質てんかんと呼びます。原因には、限局性皮質異形成、脳腫瘍、血管奇形、瘢痕病変、脳奇形など多岐にわたります。原因となっている病変に応じて、皮質・病巣切除や脳葉切除、さらに範囲が広い場合には、多葉切除・離断術などが選択されます。脳機能野の同定目的に頭蓋内電極留置による脳機能マッピングを行うことがあります。
器質病変を認めないてんかんに対する手術
術前の画像検査で明瞭なてんかん原性病変が認められない場合があります。多くの場合、頭蓋内電極留置による検査を追加して行い、切除術の適応が検討されます。
大脳半球離断術
半球全体にわたるような広汎なてんかん原性病変をもつ場合には大脳半球離断術が適応となります。一側大脳半球を対側の大脳半球から完全に離断する手術法です。70〜80%の症例で発作消失が期待できます。
片側巨脳症、半球性の皮質形成異常、Rasmussen症候群、Sturge-Weber症候群、片麻痺を伴う孔脳症などが適応となります。
脳梁離断術
緩和的外科治療のひとつです。すべての発作が消失する割合は10〜20%ですが、転倒する発作に対する効果が高く、50〜80%の発作抑制率が報告されています。切除可能なてんかん焦点を同定できない発作や全般発作が適応とされ、症候群分類ではWest症候群やLennox-Gastaut症候群が適応となります。
迷走神経刺激療法(VNS)
緩和的外科治療のひとつで、開頭手術は行わず、左頚部と左腋窩に電気刺激装置を植え込み、迷走神経を電気刺激することでてんかん発作を減少・軽減する治療法です。VNSにより2年後までに発作は平均50〜60%減少し、発作消失は約5%に認められます。副次効果として、覚醒度の上昇、記憶機能の改善、自覚的・他覚的な情動改善効果など、様々な形でのQOL改善が報告されています。
てんかんに関する相談
てんかんは社会生活を送る上で様々な問題に関わってきます。家庭生活、社会生活、学校生活、自動車運転・免許証、妊娠・出産などについての相談に応じています。医師紹介
市川 尚己

-
役職
副部長
-
主な専攻分野
てんかん外科
-
所属学会・資格等
日本脳神経外科学会専門医・指導医、日本てんかん学会専門医、日本脳卒中学会認定脳卒中専門医、脳血栓回収療法実施医、迷走神経刺激療法(VNS)資格認定医、日本定位機能神経外科学会機能的定位脳手術技術認定医
-
ひとこと
てんかんの診断から薬物療法、てんかんの術前評価、てんかん外科治療まで、包括的てんかん治療を行ってまいります。
てんかんについてのお困りのことがあればご相談ください。
外来担当医表
診療科・部門
-
診療時間のご案内
平日午前診/9:00〜12:00
午後診/14:00〜17:00休診日土・日・祝日
※泌尿器科、救急患者の受入れ、紹介状を持参される場合に一部の診療科は
鈴鹿回生病院で診察を行っています。 -
面会時間のご案内
新型コロナウイルス感染症に対する、
感染防止対策として入院患者さんの
面会を中止しておりましたが、
制限のもと面会を再開いたします。
引き続き、院内感染防止のため
ご理解ご協力をお願い申し上げます。
詳細はこちらからご確認ください。
